Лечение цирроза печени
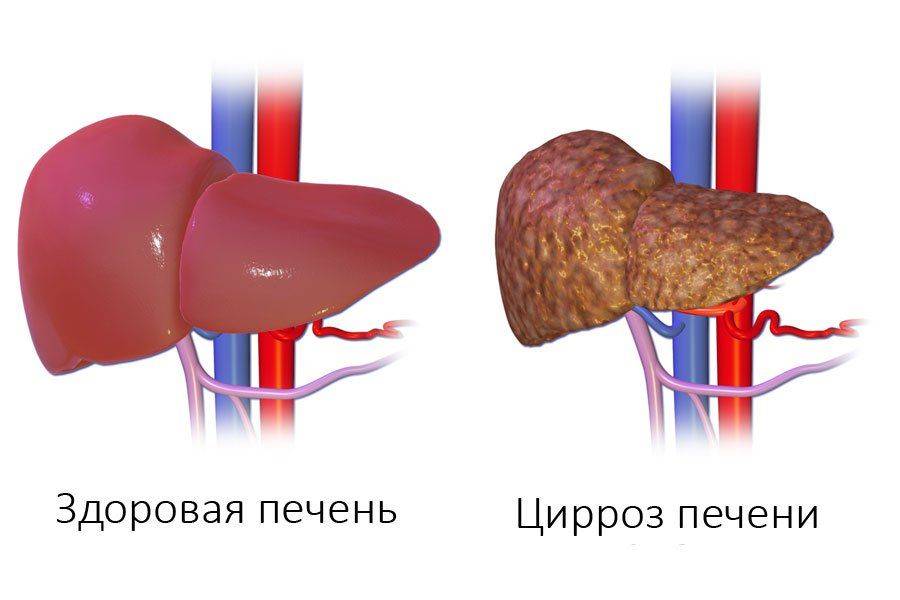
Цирроз печени – воспаление гепатоцитов и замещение их соединительной тканью с исходом в фиброз. При нем наблюдаются стойкие нарушения в функционировании органа, увеличение давления в портальных венах. Согласно статистике, патология находится на 6 месте по летальности в возрастной категории от 36 до 60 лет.
Заболевание затрагивает людей не только с алкогольной зависимостью. Практически каждое поражение органа хронического характера приводит к ней. Также цирроз может развиваться в качестве самостоятельного недуга (первичный билиарный) или иметь неопределенный патогенез возникновения (криптогенная форма).
Заболевание полностью излечить невозможно. Однако это не является приговором.
Правильно подобранное лечение цирроза печени улучшит состояние пациента и существенно продлит жизнь. Оно включает прием лекарств, соблюдение диеты, хирургическое вмешательство.
Абсолютными показаниями к хирургическому вмешательству являются криптогенная форма патологии и цирроз-рак. Операция назначается при возникновении тяжелых осложнений, когда орган полностью перестает справляться со своей задачей, а консервативная терапия не приносит результата.
[toc]
Общие принципы лечения
Терапия при патологии направлена на следующее:
- устранение причины заболевания;
- приостановление трансформации клеток органа в узлы;
- снижение нагрузки на нервы портальной системы;
- избавление от осложнений и предотвращение их возникновения.
Прогноз будет благоприятным только в этом случае.
Устранение причин болезни
- алкогольная этиология — прекратить употребление спиртного;
- аутоиммунная форма — назначаются медикаменты, угнетающие иммунную систему. Например, глюкокортикостероиды: Преднизон, Преднизолон. Взрослым прописывают препараты в большой дозе, первая неделя — по 60 мг, затем снижают до 20 мг. Курс продолжается до улучшения клинических, лабораторных, гистологических показателей. При отсутствии терапевтического результата схема лечения меняется.
- цирроз на фоне жирового гепатита — необходимо низко липидное питание;
- билиарная форма — устраняется при помощи расширения путей, выводящих желчь.
Лечение будет эффективным, если устранить причину заболевания.
Создание среды для восстановления органа
При патологии необходимо соблюдать следующий режим:
- не поднимать тяжелые предметы, чтобы не вызвать кровоизлияние в ЖКТ;
- много отдыхать;
- следить за весом и диаметром живота (их увеличение — симптом задержки выхода жидкости);
- подсчитывать суточный объем потребляемой и выделяемой воды (в норме мочи меньше, чем принятой жидкости);
- при асците — пить не больше 1,5 л воды в день;
- следить за почерком (можно ежедневно писать одно и то же предложение и сравнивать, если наблюдаются изменения, значит болезнь прогрессирует).
При циррозе необходимо соблюдение диеты.
Количество суточных белков — 1-1,5 г на кг массы тела. На терминальной стадии их исключают (при нарушениях в сознании). Допустимое количество жиров в день 80-90 г (1 к 1 животных и растительных). Углеводов — 400-500 г. Питаться рекомендуется 5-6 раз маленькими дозировками.
Терапия лекарствами
При заболевании выписываются:
- Дюфалак, Нормазе, Прелакс. Медикаменты выводят токсины совместно с калом.
- Гепатопротекторы. К ним относятся Гептрал, Орнитокс, Урсохол. Они восстанавливают гепатоциты.
- Мочегонные средства назначаются при асците. Эффективным препаратом является Верошпирон в умеренной дозе. Он способствует выведению излишков жидкости.
- Иногда при асците назначаются антибактериальные препараты, очищающие ЖКТ. Они необходимы для предупреждения перитонита бактериального характера.
- Для понижения давления в ВВ (причем его необходимо контролировать всегда) применяются Молсидомин, Пропранолол, Атенолол.
Назначение любого медикамента должно быть оправданным. Лишняя нагрузка на печень усугубит положение.
Нетрадиционные методы
Действенные народные рецепты:
- Перемешать 10-20 г корня пырея, 20 г шиповника. 1 большую ложку смеси залить кружкой воды. Поставить на плиту до кипения. После охлаждения принимать одну ложку пару раз в день.
- Смешать по три большие ложки овса, почек березы и брусничной зелени. Залить 4 л кипятка. Настоять в прохладном месте 24 часа. Так же приготовить отвар из шиповника. Соединить 2 средства и добавить в них по 2 большие ложки кукурузных рылец, спорыша. Настой пропустить через марлю, остудить. Держать в холодильнике. Принимать до еды 2-3 раза в день.
- Очистить лимон от кожи и косточек. Измельчить фрукт и чеснок. Добавить в кашицу 0,2 л масла оливы и 1 кг меда. Все хорошо перемешать, оставить на 24 часа в холоде и держать там же. Употреблять по 1 десертной ложке за 30 мин до приема пищи трижды в сутки. Лечение продолжать пока средство не закончится. Повторять три раза за год.
Любая методика нетрадиционной медицины должна быть согласована с доктором. Тогда терапия даст эффект и не спровоцирует неприятных последствий. Печень связана с поджелудочной железой, народные рецепты могут нанести ей вред.
Медикаментозное лечение (препараты)
Лечение патологии будет успешным только при правильном подборе доктором схемы терапии медикаментами.
Защита тканей
Назначаются препараты, препятствующие трансформации клеток печени в фиброз. Медикаменты, поддерживающие орган и его работу, называются гепатопротекторами. К ним принадлежат:
- растительные препараты;
- эссенциальные фосфолипиды;
- липотропные вещества;
- витаминные комплексы.
Практически все лекарства на травяной основе содержат экстракт расторопши. Он имеет в составляющих силимарин, защищающий гепатоциты от вредных факторов. Некоторые растительные препараты содержат артишок. Его семечки обогащены цинарином. По своему воздействию он аналогичен силимарину.
Лекарства на травяной основе:
- Карсил;
- Легалон;
- Силимарин;
- Гепабене;
- Галстена;
- Цинарикс;
- Аллохол;
- Сибектан.
Эссенциальные фосфолипиды — сложные жиры, имеющиеся в структурах организма. Они играют немаловажную роль в обменных процессах, поддерживают нормальный уровень ферментов, разрушают коллаген, замещающий погибшие клетки печени.
Популярным эссенциальным фосфолипидом является Эссливер Форте. В него входят элементы аналогичные естественным в организме. Фосфолипиды внедряются в ткани и восстанавливают их целостность, работоспособность. Такие препараты практически не обладают противопоказаниями, так как состоят из природных компонентов и не содержат красящих элементов, синтетики.
Липотропные вещества имеют в составе аминокислоты. Они оказывают следующее воздействие:
- выводят «вредный» холестерин;
- увеличивают эффект липазы;
- защищают клетки от трансформации.
При проблемах с печенью выписывают витамины:
- А;
- С;
- Е;
- В;
- D;
- Р;
- липоевая кислота;
- кокарбоксилаза.
Витамины — необходимые элементы для любого живого организма. При их недостатке начинают развиваться различные заболевания, самочувствие сильно ухудшается. Нужны они и при проблемах с печенью. Однако выписываются такие средства только врачом. Их бесконтрольный прием может спровоцировать аллергию.
Восстановление уровня желчи
При патологическом состоянии ухудшается выработка желчной кислоты. Это вещество является очень важным для пищеварения, способствует перевариванию еды.
Для нормализации выработки желчи и панкреатического сока выписывают урсодезоксихолевую кислоту. Обычно назначается 10-15 мг на кг массы тела. Принимается один раз перед сном.
Оказывает следующее воздействие:
- улучшение борьбы иммунитета с патогенами;
- предотвращение всасывания «вредного» холестерина в печень;
- усиление липазы, отвечающей за расщепления жиров;
- понижение глюкозы.
Вещество принадлежит к группе гепатопротекторов. Наиболее эффективные средства с его содержанием: Урсосан, Урсодекс, Урсором, Эксхол.
Укрепление и стимуляция иммунитета
Иммуностимуляторы назначаются для укрепления и включения защитных функций. Они применяются для восстановления работоспособности печени и остальных органов и систем. К ним принадлежат:
- Вилозен;
- Задаксин;
- Тимоген;
- Интерферон.
Дозы и продолжительность курса лечения подбирает врач в индивидуальном порядке.
Избавление от излишков жидкости
При циррозе часто формируется асцит, при этом жидкость скапливается в брюшной полости, происходит отекание конечностей и внутренних органов. В этом случае прописываются мочегонные препараты. Иногда их назначают еще до скопления жидкости в качестве профилактической меры. Существует несколько групп таких лекарств:
- антагонисты альдостерона;
- калийсберегающие средства;
- тиазиды;
- ингибиторы карбоангидразы;
- петлевые диуретики.
Каждая из них отличается своим воздействием. Поэтому определить, какой именно препарат подойдет, может только доктор по результатам проведенных анализов.
Устранение симптоматики
Симптоматическая терапия нацелена на облегчение состояния пациента. Для устранения тошноты и рвоты назначаются Мотилиум, Церукал. При зуде используются антигистамины. Для восстановления сна, избавления от чрезмерной тревожности — успокоительные (настойка валерьянки и др.). Для понижения болевого синдрома рекомендуются Но-Шпа, Баралгин.
Рациональное питание
Диета при проблемах с печенью — неотъемлемая часть лечения, как и применение лекарств. При подборе специального питания учитывается тяжесть патологии.
Если диагностировали компенсированный цирроз, при котором сохраняется способность нейтрализовать аммиак, ограничивать поступление белка не имеет смысла. При портальном поражении печень может в полной мере устранять нитрид водорода. Поэтому при такой форме заболевания необходимо включить в рацион продукты с большой концентрацией белка. Данный элемент нельзя употреблять только на терминальной стадии.
Также необходимо ограничить поступление жиров животного происхождения. Если патологическое состояние сопровождается тошнотой и рвотой, то их необходимо совсем исключить. Печень отвечает за выработку желчи, при циррозе она выделяется хуже, проявляется неприятная симптоматика гастрита. Животные жиры усугубляют положение.
Углеводы допустимы в любом количестве. Исключить необходимо только сладкое и сахар, если циррозу сопутствует ожирение.
Если поражение печени сопровождается скоплением жидкости в брюшной полости, необходимо соблюдать питьевой режим, а также контролировать объем поступления и выхода воды из организма. Ее потребление в сутки не должно превышать 1-1,5 л. При асците назначаются диуретики, у пациента понижается уровень калия. Чтобы его восстановить нужно есть сухофрукты и овощи.
Готовка блюд отличается от обычной. Употреблять продукты необходимо в пюреобразном виде. Твердая и густая пища плохо усваивается в ЖКТ. Еду нужно варить или запекать.
Органы пищеварения при поражении печени не могут усваивать большие порции. Нужно питаться дробно. Ужин — не позднее семи вечера.
Рекомендуется включить в рацион продукты из качественного фарша, нежирное мясо (индюшатина, крольчатина, курица без кожи). Они должны бытприготвлены на пару. Первые блюда готовятся на овощном бульоне, лучше супы-пюре. Каши употребляются в жидком виде. Овощи и фрукты нежелательно есть сырыми.
Ни в коем случае при патологии нельзя принимать алкоголь и кофе.
Примерное меню на день:
- Утро: одно яйцо, 200 г гречки на воде с печеным яблоком, 100 г постных сухарей, 100 мл отвара из овсянки с добавлением небольшого количества сахара.
- День: 250 г печеной картошки с зеленью и томатами, 100 г судака на пару, кисель 100 мл.
- Полдень: чай из трав, сухари с вареньем.
- Вечер: 200 г первого блюда с 1 лож. сметаны с низкой жирностью, 90 г индейки, 100 г желе из фруктов.
Меню составляется специалистом и зависит от стадии патологии.
Физиотерапевтическое лечение
К физиотерапии при патологии относится:
- Плазмаферез — способ очищения организма на клеточном уровне при помощи специальной аппаратуры.
- Ультразвук на зону печени — абсолютно безопасный метод, так как при его проведении отсутствует облучение.
- Индуктотермия — воздействие переменным (преимущественно магнитным) полем высокой частоты, задачей которого является теплообразование в тканях.
- Диатермия — основывается на воздействии тока высокой частоты большой силы.
- Ионофорез — происходит миграция заряженных ионов под влиянием переменного тока низкой величины.
Перечисленные процедуры улучшают метаболизм, помогают восстановлению и правильной работе печени.
Ваш нарколог рекомендует: дозированные физические нагрузки
Легкие физические нагрузки полезны в случае отсутствия в настоящем и в анамнезе пациента асцита. ЛФК оказывает следующее благотворное влияние:
- улучшает метаболизм в печени;
- нормализует циркулирование крови;
- стимулирует иммунитет и работу опорно-двигательного аппарата.
Примеры ЛФК:
- В позиции лежа при вдохе живот выпятить, при выдохе втянуть обратно.
- В той же позе руки опустить вдоль тела. По очереди сгибать левую и правую ногу. Пятку при этом не отрывать от пола.
- Встать на четвереньки. На вдохе поднять одну ногу, на выдохе подтянуть коленку к грудине. Повторить движение другой ногой.
Комплекс упражнений подбирается лично для каждого больного. Обязательно учитывается тяжесть патологии, возрастная категория, общее состояние пациента. В начале гимнастику нужно делать под присмотром специалиста. Как только будут отработаны все движения, их можно будет совершать самостоятельно дома.
Оперативное вмешательство (трансплантация органа, при необходимости)
Хирургическое вмешательство заключается в пересадке органа. Трансплантация рекомендована, когда печень полностью перестает справляться со своими задачами, а консервативные лечебные мероприятия не приносят никакого эффекта.
Пересадка производится:
- когда наблюдается внутреннее кровоизлияние, а медикаментозное лечение не способно его остановить;
- если в брюшной полости скапливается большое количество жидкости, а препараты не могут устранить его;
- когда концентрация альбумина снижается ниже 30 гр.
Перечисленные патологические состояния чаще всего заканчиваются гибелью, если не совершить трансплантацию печени. Однако у операции есть противопоказания и провести ее не всегда возможно:
- наличие туберкулезной палочки, вирусного иммунодефицита человека, некоторых гепатитов;
- патологии внутренних органов и систем хронического течения с угрозой для жизни;
- онкология;
- наркотическая, алкогольная зависимости;
- возраст старше 65 лет;
- невосприимчивость к анестезирующим средствам.
При таких патологических состояниях существует риск того, что больной не вынесет оперативного воздействия или умрет от последующих осложнений. Кроме того, хирургическое вмешательство стоит больших денег и найти донора довольно тяжело.
Профилактика
Несмотря на то, что цирроз печени является тяжелым заболеванием, он все же поддается поддерживающей терапии.
Чтобы лечение было результативным, необходимо своевременно обратиться в поликлинику (при подозрении на патологию). Однако поражения органа удастся избежать, если придерживаться следующих профилактических рекомендаций:
- пройти вакцинацию от гепатита B в детстве;
- правильно и рационально питаться;
- избегать сильного голода или напротив, переедания;
- отказаться от алкоголя, чтобы избежать алкогольной формы заболевания, токсического поражения;
- каждый год проходить ультразвуковое и эндоскопическое исследование;
- вовремя обращаться в медицинское учреждение при сопутствующих патологиях;
- принимать витаминные и минеральные комплексы рационально;
- жестко пресекать прием наркотических веществ, если зависимость все-таки имеется, ее нужно лечить незамедлительно.
Избежать развития цирроза печени помогут также профилактические меры по предотвращению возникновения вирусных гепатитов.
Исход
Рассчитывать на благоприятный исход можно, если проводится эффективное лечение и выполняются все предписания врача. Также необходимо полностью исключить из своей жизни гепатотоксические вещества:
- этиловый спирт;
- наркотики;
- гепатотоксические медикаменты.
Поражение печени развернутой клинической и биохимической формы вылечить на настоящее время невозможно. Благоприятным прогнозом считается, если получится поддерживать патологию в стадии компенсации.
Исследования показали, смертельный исход наступает из-за недостаточности органа и кровопотери в ЖКТ. При декомпенсации у 3% пациентов развивается карцинома.
Длительность жизни зависит от запущенности и стадии патологии, на которой приняты лечебные меры и от осложнений, успевших возникнуть:
- при асците пациент в среднем живет от трех до пяти лет;
- при первичном возникновении кровоизлияния в ЖКТ переживают его 1/3-1/2 людей;
- при печеночной коме, как правило, наступает летальный исход.
Определить длительность жизни может специальная шкала по «Чайлд-Пью»:
| Показатель | Баллы | ||
| 1 | 2 | 3 | |
| Билирубин | меньше 34 мкмоль/л | 34-50 мкмоль/л | менее 50 мкмоль/л |
| Протромбин | меньше 60% | 40-60% | больше 40% |
| Альбумин | меньше 3,5 г | 2,8-3,5 г | больше 2,8 г |
| Асцит | не наблюдается | несильный | тяжелый |
| Энцефалопатия | не наблюдается | первой, второй степени | третьей, четвертой степени |
| РЕЗУЛЬТАТЫ | |||
| Количество баллов | Классификация | Продолжительность жизни | Вероятность смерти |
| 5-6 | A | пятнадцать-двадцать лет | 10% |
| 7-9 | B | три года-десять лет | 30% |
| 10-15 | C | один-три года | 82% |
Как стало понятно, цирроз печени является очень опасной патологией, при которой длительность жизни сильно сокращается. Поэтому важно своевременно выявить его и начать адекватную терапию, пока не возникло осложнений. Тогда получится избежать гибели.