Алкогольный гастрит: причины и диагностика
Алкогольный гастрит — это поражение слизистой оболочки желудка в результате ожога, вызываемого этанолсодержащими напитками. Другое название заболевания в активном лексиконе врачей — реактивная алкогольная гастропатия, так как, в отличие от истинного гастрита, в данном случае воспалительный компонент, как первопричина патологии, отсутствует. Возникает по причине неумеренного и (или) частого приема алкоголя. Пациенты испытывают боль в верхней части живота, страдают расстройством пищеварения. Диагноз ставится на основе анамнеза, результатов физикальных, лабораторных и инструментальных исследований. Для лечения применяются исключительно консервативные методы: диета, медикаментозные препараты, народные средства (перед применением проконсультироваться с лечащим врачом).
[toc]
Причины и предрасполагающие факторы
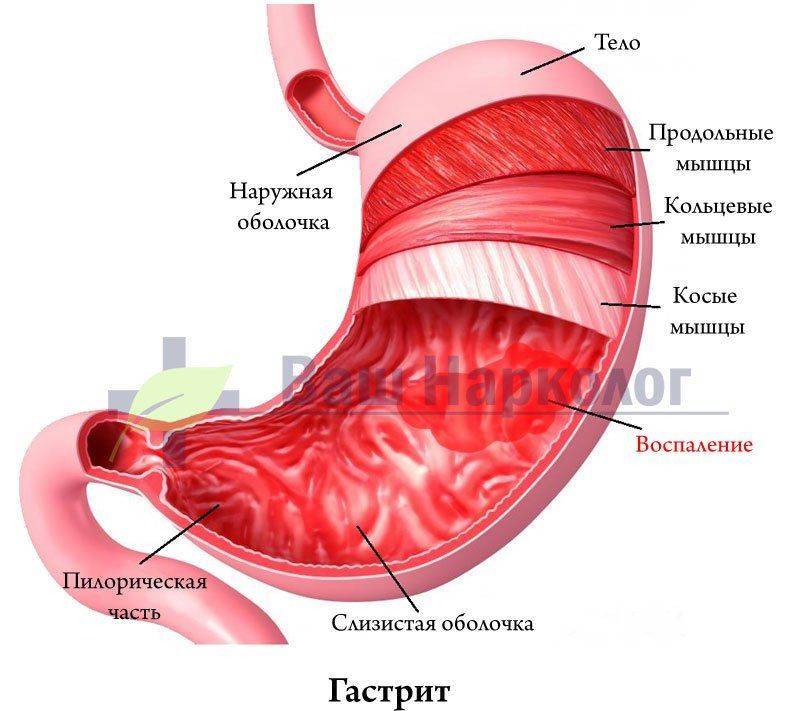
При попадании в желудок спиртные напитки начинают немедленно воздействовать на его функционирование. Они вызывают следующие изменения:
- повышается секреция соляной кислоты;
- увеличивается выработка гастрина, замедляющего эвакуацию пищи из желудка;
- нарушается местное кровообращение;
- задерживается желудочное слизеобразование;
- замедляется регенерация клеток.
При приеме спиртного вместе с пищей (особенно жирной) примерно 20 % алкоголя успевает разрушиться в желудке.
Если пищи недостаточно, токсичность этанола возрастает. Слизистая оболочка становится уязвимой, появляются эрозии и даже язвы.
Факторы, способные спровоцировать патологическое состояние:
- физическое переутомление;
- психоэмоциональное состояние
- вдыхание раздражающих химических веществ на производстве;
- избыточное или недостаточное питание;
- перенесенные заболевания (в том числе, иные виды гастрита в анамнезе).
Формы гастрита и сопутствующие недуги
Алкогольный гастрит упоминается в Международной классификации болезней 10 пересмотра: код по МКБ для указанной патологии — 29.2.
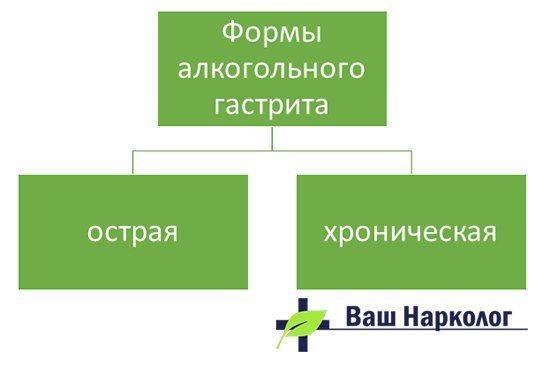
Выделяют две формы заболевания — острую и хроническую. Причины и течение этих двух форм различны.
Острый гастрит развивается при единовременной интоксикации, вызванной приемом существенной дозы алкоголя, которая является индивидуально различной. У пациента наблюдаются тошнота, боль в желудке и длительные поносы. Когда раздражающий фактор (спирт) исчезает, симптомы сходят на нет и организм возвращается в норму.
К хроническому алкогольному гастриту приводит длительное систематическое употребление этанолсодержащих напитков (даже в умеренных дозах), вызывающее хроническую интоксикацию.
Основное отличие от острой формы — постоянное присутствие раздражителя в желудке.
В периоды обострения симптомы выражены ярче, последующая ремиссия приносит небольшое облегчение. У больного нарушена функция дефекации, наблюдается общее плохое самочувствие.
Алкогольная гастропатия нередко имеет сопутствующие патологии:
- сердечно-сосудистые нарушения;
- атрофия мышц нижних конечностей.
ВашНарколог предупреждает: риски заболеть
Алкоголизм существенно повышает риск развития гастрита. Чем дольше больной страдает от злоупотребления спиртными напитками, тем выше вероятность возникновения реактивной гастропатии.
Лечение патологии необходимо проводить совместно с мероприятиями по избавлению от алкогольной зависимости.
Симптоматика и последствия позднего лечения
Симптомы алкогольного гастрита ярко выражены. Клинические проявления включают в себя, прежде всего, диспептические расстройства:
- тошнота (часто по утрам до приема пищи);
- частая и обильная рвота;
- отрыжка;
- изжога;
- понос или запор.
Иногда наблюдаются признаки желудочно-кишечного кровотечения (часто скрытого, его можно определить только после лабораторного исследования кала).
Пациенты жалуются на сильную, иногда ноющую, боль в верхней части живота, зачастую после приема пищи. Больные испытывают постоянную жажду, во время еды отмечают скорое насыщение.
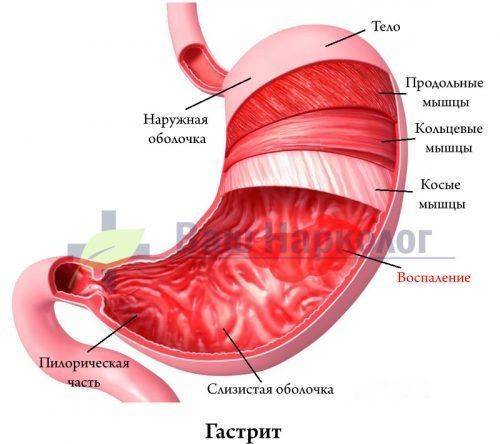
Эндоскопическая картина показывает отек слизистой желудка, множество поверхностных эрозий размером 1-2 мм, также могут присутствовать более глубокие язвы.
Для врача значимым признаком алкогольной гастропатии является то, что все вышеуказанное проходит, или не так выражено, при приеме спиртосодержащих напитков.
При длительной симптоматике организм начинает страдать от недостаточного питания, так как у больного отсутствует желание принимать пищу. Постоянная рвота приводит к обезвоживанию, общей слабости. Такое изнурительное состояние ослабляет пациента, заболевание распространяется на соседние с желудком органы: поджелудочную железу, печень и желчный пузырь. У больных с запущенным алкогольным гастритом нередко диагностируют холецистит, панкреатит, гепатит.
Если откладывать лечение и игнорировать явные симптомы недомогания, реакционная алкогольная гастропатия очень скоро прогрессирует в язвенную болезнь желудка. Наихудшие варианты развития событий — открытие кровотечения, угрожающего жизни, или перерождение язвы в злокачественную опухоль.
Диагностика
Для постановки точного диагноза алкогольного гастрита используются следующие методы:
- сбор анамнеза (опрос о наличии заболеваний ЖКТ, в том числе у близких родственников, частоте приема алкоголя и крепости напитков, характере питания);
- внешний осмотр пациента (прощупывание и простукивание живота);
- общий клинический анализ крови (в частности, исследование уровня лейкоцитов и гемоглобина — при гастрите показатели снижены);
- биохимический анализ крови и мочи для выявления и уточнения сопутствующих патологий;
- бензидиновая проба кала;
- гастроскопия (ФЭГДС) — эндоскопическое исследование органов пищеварительного тракта с одновременным забором ткани для цитологического или гистологического исследования;
- рентгенография с вводом контрастного вещества для выявления деформации поверхности слизистой оболочки;
- УЗИ органов брюшной полости;
- определение pH желудочного сока (повышенная или пониженная кислотность).
При подозрении на гастрит проводится поиск бактерий Helicobacter pylori, которые выступают частым возбудителем патологии (например, с помощью стандартного уреазного дыхательного теста).
Лечение и осложнения
Лечение алкогольного гастрита начинается с изменения образа жизни.
Полный отказ от спиртного является обязательным, желательно также прекратить курение табака.
Непременным условием успешной терапии является коррекция режима питания. После купирования острого гастрита и при обострении хронической формы применяется диета №1. При ремиссии хронического гастрита — диета № 2.
Основные принципы обеих диет:
- блюда нужно варить или готовить на пару;
- пища должна быть теплой;
- питание осуществлять небольшими порциями несколько раз в день.
При исчезновении симптомов больной переходит к диете № 15 (общий стол).
Лечение заболевания проводится, в основном, в амбулаторных условиях и заключается в приеме:
- блокаторов протонного насоса и антацидов (снижение и нейтрализация секреции желудочного сока);
- гастропротекторов (защита слизистой оболочки);
- прокинетиков (стимуляция моторики ЖКТ);
- мультивитаминов (восстановление организма).
Также проводят инфузионную терапию (борьба с интоксикацией или устранение сильного обезвоживания).
Больные с острым алкогольным гастритом имеют высокий шанс на выздоровление, если отсутствуют другие отягощающие патологии.
Стационарное лечение назначается при осложнениях, например, в случае открывшегося кровотечения.
Пациенты иногда пользуются травяными желудочно-кишечными сборами, которые приобретаются в аптеках или собираются самостоятельно. Консультация лечащего врача обязательна, так как на начальной стадии заболевания применяется один сбор, а при пониженной или повышенной кислотности — другие.
К лечению народными средствами при гастрите нужно подходить осторожно, каждое из них следует обсудить с доктором. Отзывы об их эффекте являются субъективными.
Рекомендуется воздержаться от самолечения и бесконтрольного приема обезболивающих препаратов – это может спровоцировать обострение.
При наличии сопутствующих патологий пациенту показано наблюдение у кардиолога, эндокринолога, диетолога, назначаются курсы физиотерапии.