Что такое алкогольная болезнь печени?
Изменение структуры печени под воздействием этанола со стойким нарушением функции органа – алкогольная болезнь печени (АБП): МКБ 10 – К70. Клинические проявления патологии типичны для заболеваний системы пищеварения: отсутствие аппетита, подташнивание, ноющая боль под ребрами справа, желтушность кожи и склер, диспепсия. Структура печени прогрессивно перерождается с развитием печеночной энцефалопатии и исходом в цирроз. Для того чтобы верно установить диагноз, необходимо полное клинико-лабораторное обследование пациента, вплоть до биопсии органа. Лечение основано на прекращении контакта с этанолом, приеме комплекса лекарственных средств, включающих гепатопротекторы, иногда требуется трансплантация.
[toc]
Эпидемиология
Практически во всех развитых странах винопитие находится на достаточно серьезном уровне: в среднем, до 10 л чистого спирта в год на человека. Россия по уровню алкоголизма находится на 4 месте. В мире около 20 млн. зависимы от этанола, доля АБП достигает 40%. Нужно учитывать, что цирроз составляет только 10% печеночной патологии, для ее развития нужно не менее 10 лет злоупотребления алкоголем.
Факторы развития
Печень – это основной орган, метаболирующий этанол (85%). Остальное приходится на долю желудка. Занимаются утилизацией спирта два фермента: алкогольдегидрогеназа и ацетатдегидрогеназа. Их способность к расщеплению этанола передается по наследству. Чем больше человек пьет, тем активнее работают ферменты, и происходит катаболическое накопление токсических веществ в печени и желудке. Они начинают разрушать гепатоциты, которые немедленно замещаются соединительной тканью. Так формируется цирроз с гипоксией печени. Усугубляют ситуацию следующие моменты:
- Гендерный фактор: женщины заболевают быстрее и переносят патологические изменения очень тяжело.
- Генетическая неспособность вырабатывать разрушающие алкоголь ферменты, что приводит к разрушению гепатоцитов уже малыми дозами алкоголя.
- Нарушенный обмен веществ (сахарный диабет, лишние килограммы).
- Вирусные гепатиты и другие инфекции печени.
Развитие патологии происходит на фоне неумеренного употребления этанола.
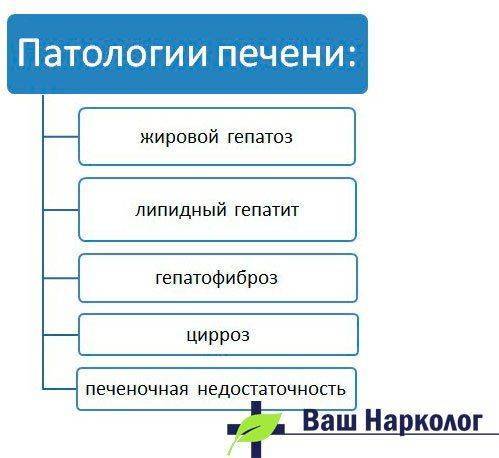
Формы патологии
Структурные изменения при гепатопатиях печени принято классифицировать.
Различают:
- Жировой гепатоз – вытеснение липидной вакуолью цитоплазмы гепатоцитов. Развивается в 100% случаев, протекает бессимптомно.
- Липидный гепатит – это вид болезни, связанный с воспалением гепатоцитов с параллельным отложением жира. Всегда имеет подострое течение и характеризуется появлением в клетках печени гигантских митохондрий – энергетических станций клеток, пытающихся переварить жир. Это, по сути, дебют жировой дистрофии печени.
- Гепатофиброз – замещение клеток печени соединительнотканными элементами в пределах органа. Митохондрии гепатоцитов не справляются с чрезмерной нагрузкой, и клетка погибает, ее немедленно замещает соединительная ткань. На этой стадии в процесс вовлекаются капилляры печени, они разрушаются, происходит внутреннее кровотечение, формируется варикоз печеночных сосудов, начинается процесс коагуляции с развитием спонтанного перитонита. Это плохой прогностический признак.
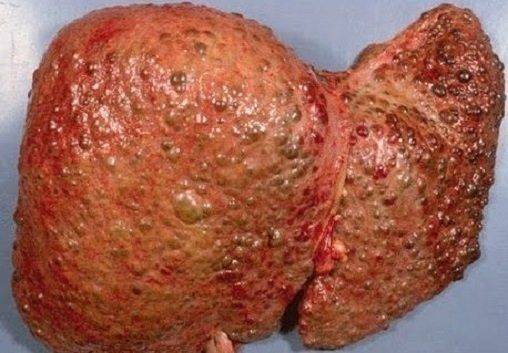
- Цирроз – сморщивание ткани печени из-за практически полного замещения гепатоцитов соединительной тканью с нарушением нормального функционирования органа и изменением его размеров. Развивается портальная гипертензия.
- Печеночна недостаточность (ПН), протекающая остро или хронически и приводящая к полному истощению функции органа.
Патогенез
Механизм развития алкогольной болезни стадиен. Печень претерпевает ряд общих, последовательных преобразований:
- Утилизация метанола ферментами печени с помощью окисления первичного ацетальдегида до ацетата. Это вызывает оксидативный стресс органа и запускает разрушение печени. Происходят все биохимические превращения на уровне микросом.
- Деструкция печеночных клеток способствует нарушению митохондриальных (энергетических) функций, блокировке ДНК гепатоцитов и невозможности их воспроизводства. Оставшиеся клетки печени вступают во взаимодействие с белками дермы. Образуются гепатоколлагеновые комплексы, нарушающие иммунитет печени. Постоянное поступление алкоголя в организм провоцирует образование свободных радикалов, которые избирательно ассоциируются с гепатоцитами, разрушая их, оставляя при этом коллаген нетронутым. Так ткань печени патоморфологически и патоанатомически замещается фиброзом.
- Иммунная система образует токсичные лимфоциты (CD4 и CD8), которые сопровождают острый вариант алкогольного гепатита. Они угнетают иммунокомпетентные клетки, опосредованно поощряют интоксикацию, которая проявляется в желтушности кожи, потере веса, температуре, диспепсии.
Симптомы
Первая симптоматика появляется спустя годы злоупотребления алкоголем, латентный стеатоз дает такую возможность. Но развиваясь она, как и все в алкогольной болезни подчиняется временным этапам:
- На смену латентной начальной стадии заболевания приходит воспаление (гепатит). Характерными симптомами в этот период становятся: тупая боль в правом подреберье, желтушность кожи, интоксикация. Иногда все это настолько сильно выражено, развивается по нарастающей так стремительно, что мгновенно затрагивает почки, сердце, кроветворение, ЦНС, приводя к летальному исходу. Врачи не успевают оказать соответствующую помощь. Если же острая фаза переходит в хроническую, то при условии отказа от спиртного, процесс можно остановить.
- Цирроз – это финал АБП, проявляющаяся множеством синдромов, связанных с нарушением внутренних органов и тканей, изменения не обратимы. Симптомы хронической интоксикации, прежде всего, визуализируются красными ладонями и появлением множества поверхностно расположенных варикозно расширенных сосудов. Так проявляются коагуляционные нарушения в системе свертываемости крови и изменения в стенке капилляров под действием токсинов.
У пациентов деформируются ногти, пальцы напоминают барабанные палочки, женщины отмечают увеличение грудных желез, у мужчин уменьшаются яички. Организм претерпевает системные изменения под воздействием алкогольных токсинов: мышцы теряют свой тонус, возникают миалгии, теряется объем мышечной массы, деформируются нервные окончания и стволы, нарушается координационная связь с головным и спинным мозгом. Нарастает одышка, тахикардия, движения ограничены (суставы фиброзно изменены). Исход – неблагоприятен. При циррозе срок жизни ограничен пятью годами.
Диагностика
Постановка клинического диагноза алкогольной болезни требует скрупулезности и полного инструментально-лабораторного обследования пациента. В алгоритм действий входит:
- Сбор анамнеза (важно время злоупотребления алкоголем, наследственность).
- Физикальный осмотр (разноцветная симптоматика изменений кожи, границы органа) и оценка психоэмоционального состояния с целью исключения энцефалопатии.
- ОАК (скрининг кровотока для диагностики гипоксии, воспаления, количества тромбоцитов).
- Биохимия крови (контроль функции внутренних органов, водно-электролитного обмена).
- Маркеры фиброза (протромбин (Р), глутамилтранспептидаза (G) – тканевой фермент печени, А1 (А) – алипопротеин, препятствующий сужению сосудов). При PGA выше 7, осложнения прогнозируются в 90% случаев.
- Маркеры сыворотки крови: гиалуроновая кислота, коллаген и проколлаген, матриксные ферменты. Их нахождение свидетельствует в пользу фиброза.
- Коагулограмма – скрининг системы свертываемости крови.
- Липидный спектр – повышение триглицеридов.
- Онкомаркер печени (альфа-фетопротеин) – наличие подтверждает рак.
- Маркеры вирусных гепатитов.
- Биохимические тестеры длительности злоупотребления алкоголем (Ig A, АСТ, АЛТ, трансферин.
- ОАМ для оценки потенциала почек.
- Копрограмма – скрининг пищеварительной системы.
- УЗИ печени и селезенки.
- ЭФГДС проводится с целью визуализации варикоза вен верхнего отдела системы пищеварения.
- Биопсия печени при подозрении на малигнизацию или невозможности установить точный диагноз иным путем. Альтернативой является эластография, устанавливающая степень фиброза аппаратной методикой сжатия печени ультразвуком.
- КТ, МСКТ, МРТ.
- Контрастная холангиграфия – выявляет причину нарушения оттока желчи.
Лечение
Терапия АБП преследует две цели: остановить прогрессирование патологии и предупредить развитие осложнений.
Немедикаментозная терапия
Основа – отказ от спиртного. При этом стеатоз исчезает через месяц самопроизвольно. Назначение диеты убыстряет процесс. В рацион включают белок в больших количествах (диспротеинемия алкоголиков) и считают калорийность. С пищей в организм поступают витамины и микроэлементы (возможна замена поливитаминными комплексами). При анорексии – питание через зонд.
Лекарственные препараты
Медикаментозное лечение предполагает комплекс мер:
- Дезинтоксикация: растворы Эссенциале и Глюкозы, Пиродоксин, Тиамин, Кокарбоксилаза, Ноотропил, Гемодез. Курс – пять дней, внутривенно.
- Гормоны (при отсутствии кровотечений и по жизненным показаниям): Метипред, Преднизолон, Кенакорт, Урбазон, Целестон месячным курсом по 32 мг в сутки.
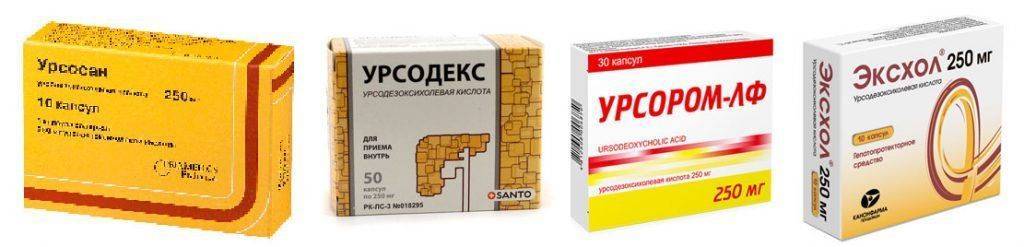
- Урокислоты, стабилизирующие мембраны гепатоцитов и улучшающие ферментные показатели печени: Урсосан, Урсофальк, Эксхол по индивидуальной схеме.
- Эссенциальные фосфолипиды – препараты, восстанавливающие мембрану гепатоцитов, демонстрирующие свойства антиоксидантов, обладающие противофиброзной и антидепрессивной активностью: Эссенциале, Фосфонциале, Антралив, внутривенно, струйно.
- Группа Адеметионина обеззараживает токсины, участвует в регенерации, обеспечивает их защиту от этанол: Гептор, Гептралайт.
- Блокаторы тканевых протеаз – препятствуют рубцеванию: Ингипрол, Апротинин, Антагозан.
- Витамины А, Е, С, В, РР.
- Ингибиторы АПФ – предотвращают фиброзирование: Капозид, Энзикс, Аккузид.
- Гепатопротекторы: Карсил, Гепабене, Силимар.
Физиопроцедуры
При АБП сводятся к рефлексотерапии, электрофорезу лекарственных средств, массажу и ЛФК.
Оперативное вмешательство
Оно методически оправдано и применяется при осложнениях АБП. При циррозе показана трансплантация органа. Предварительно необходимо исключение спирта на полгода. Операция продлевает жизнь на 5 лет в 50% случаев.
Рецепты лекарственных трав
Народная медицина рекомендует боярышник, спорыш, овес, крапиву в виде отваров. Популярен следующий рецепт: 100 г меда на половину литра воды. Уварить на плите до 1/3 первоначального объема. Этим горячим раствором залить смесь трав (по 5 г) ромашки, пижмы, тысячелистника, одуванчика, аира. Настоять, профильтровать, пить по трети стакана в сутки.
Осложнения
Необходимо отметить риск развития кровотечений, ХПН, бакперитонита, энцефалопатии печеночного генеза, трансформацию фиброза в карциному.
Прогноз и профилактика
Будущее пациента зависит от стадии процесса и степени тяжести АБП. Прогноз при стеатозе – безусловно, благоприятный. Все приходит в норму в течение месяца при прекращении контакта с этанолом. В группе риска – женщины.
Профилактика
Прием более 50 г чистого спирта в день мужчинами и более 15 г – женщинами – верный путь к циррозу (в 1 мл любого алкоголя содержится 0,8 г этанола). Кроме отказа от спиртного, других рекомендаций не существует. Дозы 40г для мужчин и 20 г для женщин в день достаточно для развития АБП.
ВашНарколог рекомендует: новейшие факты
Ученые Эксетерского Университета обнаружили удивительный факт: у алкоголя есть и положительное влияние на организм. Оказывается, он способен стимулировать память и повышает способность к обучению. В умеренных дозах, конечно. Если вы получили новую, ценную информацию, которую необходимо срочно запомнить, глоток качественного алкоголя поможет в этом. Выпивший сохранит в памяти данные и что главное – поможет точно воспроизвести их. Но стоит переборщить с дозой и произойдет обратная реакция: сколько потом не вспоминай – ничего не получится. Отзывы об открытии только хорошие. Подтверждены фото.